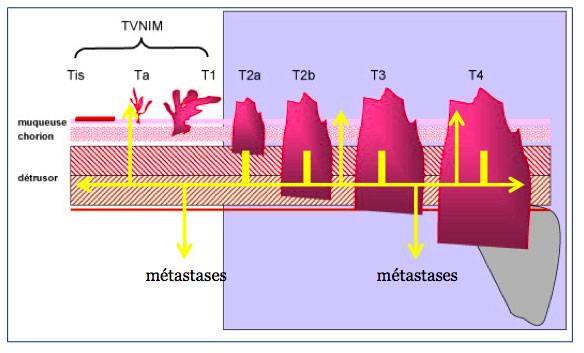
Les tumeurs urothéliales sont divisées en 2 grandes catégories en fonction de « la profondeur de leurs racines » :
- les tumeurs de vessie non infiltrantes le muscle (TVNIM) qui atteignent les couches les plus superficielles (muqueuse et chorion) : ce sont des lésions pré-cancéreuses.
- Les tumeurs de vessie infiltrant le muscle vésical détrusor (TVIM) : ce sont les cancers de vessie.
Les tumeurs urothéliales apparaissent le plus souvent après 60 ans.
En France, cette pathologie avec près de 13 000 nouveaux cas estimés en 2018 occupe la 5e place en incidence et le 7e rang des décès tous cancers confondus. Elle constitue le second cancer urologique après celui de la prostate. Incidence en augmentation de manière plus rapide chez les femmes
Elle touche majoritairement les hommes (6 hommes/1 femme) et son incidence est en augmentation.
La prévention des tumeurs de la vessie repose sur la lutte contre les principaux facteurs de risque que sont le tabagisme et l’exposition professionnelle (carcinogènes chimiques).
10 à 20 % des TVNIM progresseront vers des tumeurs invasives et/ou métastatiques.
Les TVIM représentent 15 à 25 % des tumeurs au diagnostic, elles sont associées à un envahissement ganglionnaire dans 20 à 60 % des cas et sont métastatiques d’emblée dans 7 % des cas.
La TVIM n’a pas les mêmes propriétés que la TVNIM car contrairement à celle-ci, elle peut repousser à distance dans la vessie par un réseau de racine au sein du muscle (comme les bambous) rendant le contrôle par résection impossible et surtout essaimer des cellules filles ailleurs : les métastases.
Le diagnostic
Il est réalisé après résection de vessie. La présence de cellules tumorales au sein de la couche musculaire après analyse histopathologique signe le diagnostic de TVIM. Ceci suppose que la résection ait été assez profonde et que le muscle ait été vu lors de la résection. Si ce n’est pas le cas, il faut faire une nouvelle résection.
Le bilan d’extension
Il faut avant d’envisager le traitement d’une telle maladie s’assurer qu’il n’y ait pas d’autres lésions dans l’appareil urinaire ou à distances (métastases).
Un scanner thoraco-abdomino-pelvien injecté avec des temps tardifs d’uroscanner et une scintigraphie osseuse seront ainsi nécessaires.
Le traitement de la maladie localisée
La décision du traitement est systématiquement validée en Réunion de Concertation Pluridisciplinaire :
- L’association chimiothérapie néo-adjuvante et traitement local est le standard ; le traitement local consiste en une chirurgie destinée à enlever la vessie (cystoprostatectomie chez l’homme, pelvectomie antérieure chez la femme) ou en une radiochimiothérapie concommitante.
- Traitement local seul si le patient n’est pas en état de recevoir une chimiothérapie à base de cisplatine.
La chimiothérapie néo-adjuvante est effectuée à base de cisplatine (protocole MVAC intensifié- association méthotrexate, vinblastine, doxorubicine, cisplatine).
Elle a pour but principal de traiter les micro-métastases qui ne sont pas visibles en imagerie afin d’améliorer la réponse au traitement local qui suivra.
Elle dure environ 3 mois répartis en plusieurs cures nécessitant plusieurs hospitalisations ambulatoires.
Les produits sont administrés par un site implantable (port-à-cathéter) qui aura été préalablement posé pour faciliter les perfusions et préserver vos veines de la toxicité des produits.
Elle nécessite une fonction rénale normale ou sub-normale (clairance>60ml/mn) pour pouvoir être réalisée. Une hydratation suffisante sera nécessaire durant toute cette phase de chimiothérapie afin de préserver au maximum vos reins.
Des épisodes de vomissements, une diminution des lignées sanguines (anémie/globules rouges, thrombopénie/plaquettes, aplasie/globule blancs), une fatigabilité sont classiques durant ce traitement et nécessitent une surveillance et des traitements stimulants (facteurs de croissance, anti-vomitifs).
Une évaluation diététique pourra vous être proposée en début et en fin de chimiothérapie afin d’être dans les meilleures dispositions physiques pour le traitement local.
Un scanner de réévaluation sera effectué à la fin de cette chimiothérapie.
Ce traitement se déroule avec les Drs Souquet-Bressand ou Martin.
La chirurgie
Une injection de FERINJECT pourra vous être proposée lors d’une hospitalisation ambulatoire quelques semaines avant la date de la chirurgie. La consultation d’anesthésie, de cardiologie, d’onco-psychologie, de stomathérapie et la réévaluation diététique seront effectuées à ce moment.
La chirurgie consiste en une ablation large de la vessie et un curage ganglionnaire : cystoprostatectomie totale (vessie+prostate) chez l’homme et pelvectomie antérieure (vessie+utérus+trompes et ovaires+/-face antérieure du vagin) chez la femme. Cette chirurgie est le plus souvent réalisée par chirurgie cœlio-robotique.
Différents types de reconstructions vésicales sont possibles avec des risques et des contraintes différentes (fiche AFU) :
- l’enterocystoplastie consiste à reconstruire la vessie avec de l’intestin grêle (iléon). Elle a l’avantage de respecter le schéma corporel en gardant une miction par les voies naturelles. Elle ne peut pas être réalisée en cas d’insuffisance rénale pré-existante. Elle nécessite d’uriner très régulièrement en position assise. Des fuites sont fréquentes la nuit. Cette reconstruction donne des résultats moins satisfaisants chez la femme (taux de fuites et de rétention d’urines plus important). (Fiche AFU)
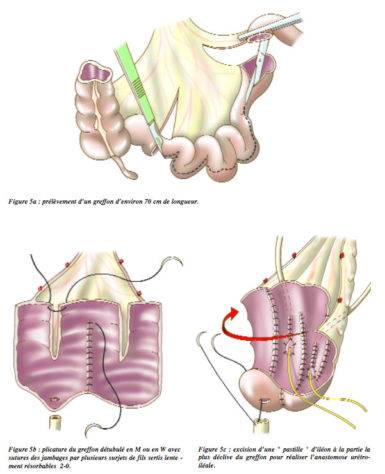
Fabrication d’une néovessie avec de l’intestin grêle - L’urétérostomie cutanée trans-iléale selon Bricker consiste à aboucher les uretères à la peau à travers un petit segment d’intestin. Il permet d’aboucher les 2 uretères du même côté et évite une cicatrisation cutanée par le biais d’un orifice plus large (2 cm diamètre environ) ce qui évite le port de sondes intra-urétérales définitives. Elle nécessite un appareillage permanent par une poche sur le ventre en fosse iliaque droite (fiche AFU).
Stomathérapeute Hôpital Européen Mme BARTHELEMY, tel : 04.13.427.427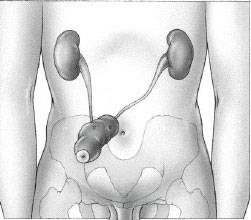
schéma Bricker 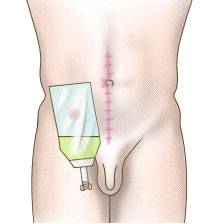
Bricker appareillé - Dérivation urinaire cutanée continente (poche de Miami) : elle utilise le colon droit (gros intestin) et la dernière anse d’iléon (intestin grêle) pour créer un réservoir urinaire continent (valve anti-retour naturelle, trajet dans la paroi abdominale et diminution du calibre de l’intestin grêle associé à une vidange régulière permettent d’éviter les fuites). Un petit orifice de moins d’1 cm de diamètre est présent sur la peau qui peut éventuellement être situé au niveau du nombril pour être moins visible. Cet orifice peut être laissé nu ou recouvert d’un petit pansement. Aucune poche à urine n’est nécessaire, la vidange s’effectuant par l’introduction régulière d’une petite sonde. Cette vidange doit s’effectuer au moins 6 fois par jour sous peine d’abîmer le réservoir et de favoriser les infections et la fabrication de calculs. Cette technique est préférentiellement utilisée pour la reconstruction vésicale chez la femme (fiche AFU).
Stomathérapeute Hôpital Européen Mme BARTHELEMY, tel : 04.13.427.427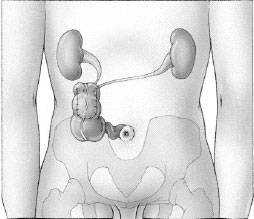
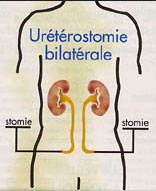
Montage continent selon Miami - L’urétérostomie cutanée n’utilise pas d’intestin. Elle nécessite le plus souvent l’appareillage avec 2 poches urinaires et dans tous les cas le maintien de sondes tutrices pour éviter à la peau de cicatriser et de refermer les orifices. Ces sondes doivent être changées régulièrement. Cette technique de drainage est donc utilisée chez les personnes les plus fragiles.
La durée d’intervention varie entre 2 et 5 heures selon le type de reconstruction effectuée. Une surveillance en soins continus est quasi-systématique dans les 24/48 heures suivant l’intervention.
La mobilisation post-opératoire doit être la plus précoce possible. La reprise alimentaire est fonction de votre transit et des décisions de l’anesthésiste et de votre chirurgien. La durée d’hospitalisation, en l’absence de complications, varie de 1 à 3 semaines selon le type de reconstruction.
La radio-chimiothérapie concomitante
La radiothérapie consiste à « détruire les cellules cancéreuses en les brûlant». Elle se déroule en plusieurs séances quotidiennes (5/semaine) sur plusieurs semaines.
Un scanner de repérage est effectué avant le traitement afin de paramétrer la machine sur la zone à traiter (vessie + aires de drainage ganglionnaire).
Une chimiothérapie est réalisée en même temps pour augmenter son efficacité.
Elle est contre-indiquée chez les patients ayant déjà eu une radiothérapie pelvienne, ayant un carcinome in situ vésical ou présentant une dilatation urétérale.
Ce traitement est coordonné par les Dr Gross, Dr MACAGNO, le Dr Martin et le Dr Souquet-Bressand.
Surveillance après traitement local:
La surveillance après traitement est locale en cas de conservation de la vessie (cystoscopie, cytologies urinaires). Elle doit également être générale (haut appareil urinaire et sites à distances) par des scanners.
Ces examens sont réalisés à un rythme régulier à vie.
En cas de facteur locaux de mauvais pronostic et pour les cellules tumorales ayant un profil immunologique particulier (expression PD-L1>1%) une immunothérapie par nivolumab pourra être proposée. Cette traitement par immunothérapie nécessite des hospitalisations de jours répétées pour perfusion du produit sous la responsabilité des Drs Souquet-Bressand ou Martin.
Le traitement de la maladie métastatique
Il n’y a pas de place pour la chirurgie radicale en cas de maladie métastatique sauf si les complications vésicales rendent impossible tout traitement ou altèrent de manière majeure la qualité de vie.
Le traitement doit alors être général et repose sur la chimiothérapie. Ce traitement est instauré et suivi par le Dr Souquet-Bressand et le Dr Martin.
Le protocole le plus souvent administré associe gemzar et sel de platine. Les résultats semblent équivalent au protocole MVAC intensifié (association méthotrexate, vinblastine, doxorubicine, cisplatine) avec une meilleure tolérance.
Ces produits sont administrés lors d’hospitalisation en hôpital de jour par le biais d’un site implantable (port-à-cathéter) posé auparavant.
Il permet de faciliter les perfusions et de préserver vos veines de la toxicité des produits.
Des épisodes de vomissements, une diminution des lignées sanguines (anémie/globules rouges, thrombopénie/plaquettes, aplasie/globule blancs), une fatigabilité sont classiques durant ce traitement et nécessitent une surveillance et des traitements stimulants (facteurs de croissance, anti-vomitifs).
En cas de résistance à la chimiothérapie, un protocole d’immunothérapie pourra être proposé.